
Ingelheim (ots). Bei schweren COVID-19-Verläufen kommt es zu
einer Überreaktion des Immunsystems mit einer unkontrollierten Überproduktion
an Entzündungsmediatoren, einem sogenannten Zytokinsturm (Chen et al., 2020).
Dabei spielen Mastzellen eine zentrale Rolle. Mastzellen zählen zu den weißen
Blutkörperchen und sind für die unspezifische Immunabwehr von besonderer
Bedeutung.
Mastzellen werden als Reaktion auf einen Kontakt mit Krankheitserregern
wie Viren, Bakterien oder Parasiten sowie Allergenen aktiv. Sie kommen über den
ganzen Körper verteilt im Bindegewebe vor, am häufigsten in der Submukosa von
Darm und Atemwegen. Die multifunktionalen Immunzellen helfen eine Infektion zu
bekämpfen, indem sie zahlreiche verschiedene Stoffe wie Entzündungsmediatoren,
Zytokine und Histamin freisetzen und die Immunabwehr koordinieren. Genau diese
Stoffe spielen bei COVID-19, der COVID-Lungenentzündung und bei Long Covid eine
zentrale Rolle. Die Aktivierung der Mastzellen ist dafür maßgeblich
verantwortlich. Hyperaktive Mastzellreaktionen zu kontrollieren ist schwierig.
Neben Vitalstoffen, wie z.B. Vitamin C, D, K2, Quercetin oder Boswellia,
versprechen Antihistaminika bei COVID-19 und Long Covid Linderung.
Die klinischen Studien
Quercetin senkt Bedarf für Sauerstofftherapie um 93 %
Als natürlicher Mastzellstabilisator ist der Pflanzenstoff
Quercetin besonders interessant. Quercetin stabilisiert die Mastzellen und
hemmt so die Freisetzung von Histamin, Zytokinen und Interleukinen. Quercetin
ist schon lange als hochwirkungsvoller Pflanzenstoff bekannt, dessen Anwendung
aufgrund schlechter Bioverfügbarkeit klinisch bisher wenig erfolgreich war.
Erste klinische Studien zu Quercetin mit verbesserter
Bioverfügbarkeit weisen beeindruckende Ergebnisse gegen COVID-19 auf: Eine
Studie untersuchte den Einfluss von Quercetin-Phospholipid auf den
Krankheitsverlauf bei COVID-19. 76 Patienten bekamen im frühen
Krankheitsstadium 30 Tage lang zusätzlich zur Standardtherapie Quercetin (2x
200 mg pro Tag als Quercetin-Phospholipid), weitere 76 Patienten wurden ohne
Quercetin therapiert. In der Quercetin-Gruppe war die Wahrscheinlichkeit für
einen Krankenhausaufenthalt um 68 %, die Dauer der Hospitalisierung um
durchschnittlich 77 % und die Häufigkeit einer Sauerstofftherapie um 93 %
reduziert. In der Kontrollgruppe benötigten 8 Patienten eine
Intensivbehandlung, von denen 3 verstarben. In der Quercetin-Gruppe war keine
Intensivbehandlung nötig und es kam zu keinem Todesfall (Di Pierro et al.,
2021a).
Antihistaminika reduzieren stark das Intubationsrisiko und
Mortalität
Die Kombination aus Cetirizin und Famotidin hat sich bereits in
einer von Ärzten selbst gesponserten Kohortenstudie bei Patienten in den USA
mit schweren bis kritischen pulmonalen Symptomen bewährt. Im Vergleich zur
durchschnittlichen Krankheitsstatistik von COVID-19-Patienten, zeigte die
Kombination eine deutliche Verringerung der Sterblichkeit und des
Symptomfortschritts. Während der durchschnittliche Krankenhausaufenthalt in dem
Krankenhaus normalerweise 18 Tage war, 41,7 % der Patienten intubiert werden
mussten und alle Intubierten verstarben, waren es bei den behandelten Patienten
11 Tage; nur 16,4 % mussten intubiert werden und nur 7,3 % verstarben. Oft wird
überschätzt, was die Intensivmedizin noch für einen Patienten tun kann, wenn er
erst einmal intubiert und künstlich beatmet wird. Daher ist dies eine kleine,
aber beachtliche Studie, da die Behandlung mit den beiden Antihistaminika keine
Nebenwirkungen hatte, aber sehr deutliche Ergebnisse.
Bei der Bewertung der Begleitmedikation zeigte sich, dass das
Hydroxychloroquin sogar zu negativen Ergebnissen führte. Die Autoren sehen in
Cetirizin kombiniert mit Famotidin eine sichere und wirksame Methode, um das
Fortschreiten der Symptomschwere und den Krankheitsverlauf abzumildern, vermutlich
durch Minimierung des histaminvermittelten Zytokinsturms (Hogan et al., 2020).
Desloratadin ist eine bessere Option als Cetirizin, da es nicht nur den H1-Rezeptor blockiert, sondern zusätzlich Mastzellen stabilisiert, die nicht nur Histamin, sondern auch andere Entzündungsstoffe ausschütten. Desloratadin bindet zudem an den ACE2-Rezeptor, blockiert damit die Interaktion des Spike-Proteins mit ACE2 und kann so das Eindringen des Virus in die Zelle verhindern (Hou et al., 2021). Famotidin ist ein H2-Histaminrezeptorblocker.
Insbesondere vor der zweiten Impfung mit einem mRNA-Impfstoff
sind Desloratadin/Cetirizin und Famotidin ebenfalls sinnvoll, weil sie die
Impfreaktion abmildern können. Andere, nebenwirkungsreichere Impfstoffe sollte
man besser meiden oder schon bei der ersten Impfung Mastzell-stabilisierend
begleiten.
Der medizinische Hintergrund
Hyperaktive Mastzellen schädigen Lunge, Herz und andere Organe
Das Virus SARS-CoV-2 aktiviert die Mastzellen nicht selten in
einem Ausmaß, das zu einer übermäßigen antiviralen Immunreaktionen führt und
die Entwicklung eines Zytokinsturms verursacht. Bei dem Zytokinsturm kommt es
zu einer Kaskade von immer stärkeren Immunreaktionen, die das Immunsystem
erschöpfen, was schließlich zu Organversagen und tödlicher Atemnot führen kann
(Hafezi et al., 2021). Es konnte bereits nachgewiesen werden, dass die
Mastzellen bei Patienten mit COVID-19 vermehrt aktiviert sind - in Abhängigkeit
vom Schweregrad der Erkrankung (Tan et al., 2021). Bei der Autopsie von
Patienten, die an COVID-19 verstorben waren, wurde eine Anhäufung von
Mastzellen in der Lunge festgestellt (Hafezi et al., 2021).
Symptome des Mastzell-Aktivierungssyndroms (MCAS) ähneln
COVID-19-Erkrankung
Beim Mastzell-Aktivierungssyndrom (MCAS) sind die Mastzellen
"hyperaktiv" und schütten zu viel Histamin und andere Botenstoffe
aus. MCAS ist eine chronische Multisystemerkrankung mit entzündlichen und
allergischen Komponenten. Die Mastzellen werden von IgE und Zytokinen
aktiviert, aber auch von Umweltfaktoren (z.B. Hitze, Kälte), Allergenen,
Lebensmitteln, Infektionen, bestimmten Medikamenten, Drogen und körperlichem
oder psychischem Stress (Petra et al., 2014).
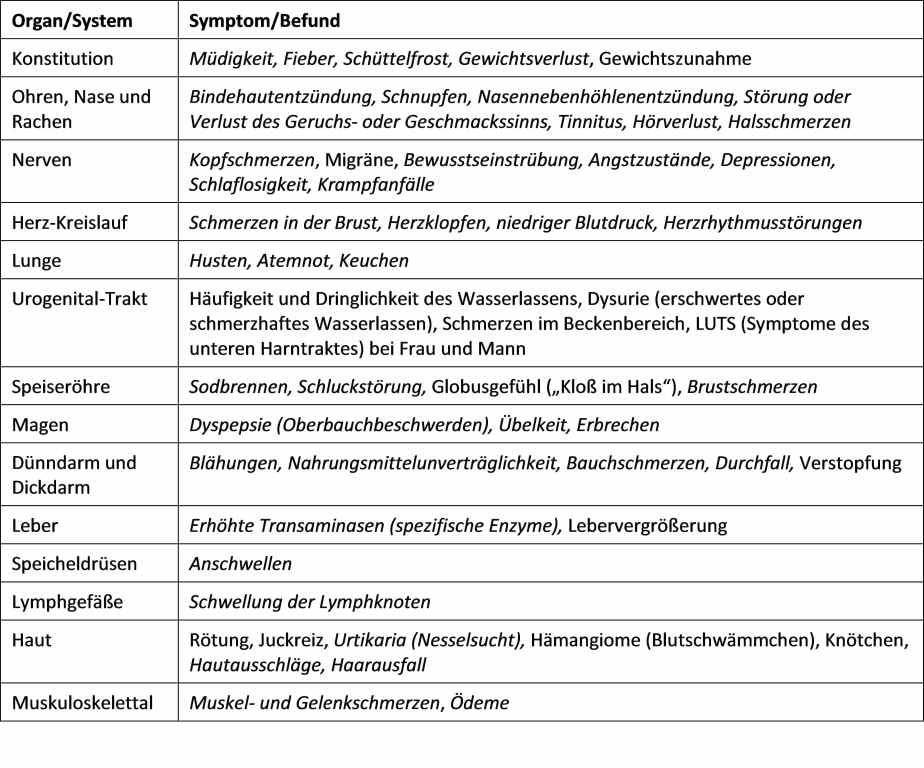
Die Symptome sind unspezifisch und betreffen vor allem die Haut, den Magen-Darm-Trakt, das Herz-Kreislauf-System, die Atemwege und neurologische Systeme, u.a. niedriger Blutdruck, schneller Puls (Tachykardie), Durchfall, Bauchkrämpfe, Übelkeit, Hautrötung, Juckreiz, Nesselsucht, Angioödeme, verstopfte Nase und Kopfschmerzen (Valent, 2013; Frieri, 2018). Die Symptome lassen auch an eine Histaminintoleranz (HIT) denken. Tatsächlich ist eine HIT in den meisten Fällen eigentlich ein Mastzell-Aktivierungssyndrom mit vermehrter Bildung von Histamin durch die Mastzellen.
Viele der Symptome bei MCAS gleichen denen bei einer akuten
COVID-19-Infektion bzw. Long Covid, ebenso die schwere Entzündungsreaktion, die
durch eine Mastzellaktivierung ausgelöst werden kann (siehe Bild).
Diagnose und Behandlung von MCAS
Aufgrund der vielfältigen Symptome ist die Diagnose von MCAS
äußert schwierig. Häufig durchlaufen betroffene Patienten einen jahre- bis
jahrzehntelangen Ärztemarathon, um irgendwann - hoffentlich - die richtige
Diagnose zu erhalten. Doch vielen Ärzten ist das Krankheitsbild gar nicht
bekannt. Erst 2016 wurden Mastzellaktivierungsstörungen ein ICD-10-Code
zugeordnet.
MCAS ist in Deutschland bei 17 % der Bevölkerung verbreitet
(Molderings et al., 2013). Aufgrund der schwierigen und teils restriktiven
Diagnose ist MCAS stark unterdiagnostiziert. Die Verbreitung und Bedeutung von
MCAS in der Bevölkerung ist daher auch den meisten Ärzten nicht bekannt.
MCAS kann deutlich verbessert und die Symptome gelindert werden.
Das Beseitigen der Trigger - von Viren, Bakterien, Stress, bestimmten
Nahrungsmitteln bis hin zu Hitze oder Kältereizen - ist der erste und
wichtigste Schritt. Zusätzlich geschieht dies vor allem durch eine
Stabilisierung der Mastzellen (Mastzellstabilisatoren) und der Hemmung der
Histaminwirkung (Antihistaminika). Hierfür stehen verschiedene Medikamente,
Pflanzenstoffe, Vitamine und andere Mikronährstoffe bereit, die erhebliche
Besserung verschaffen und die Lebensqualität deutlich verbessern können.
Dies Prävalenzzahl des MCAS von 17 % stimmt sehr eng mit den
Schätzungen zur Prävalenz eines schweren Krankheitsverlaufes bei COVID-19
überein. Dem hyperinflammatorischen Zytokinsturm bei schween COVID-Fällen
könnte in vielen Fällen eine dysfunktionale Reaktion der Mastzellen im Rahmen
eines MCAS zugrunde liegen - und nicht die normale Reaktion der Mastzellen.
MCAS ist somit ein prognostischer Faktor, der einen schweren
COVID-19-Krankheitsverlauf sowie Long Covid wahrscheinlicher macht.
Personen, die eine erhöhte Mastzellaktivierung (Allergien,
Unverträglichkeiten, Autoimmunerkrankungen) oder Histamin-Intoleranz haben,
müssen generell mit einem schwereren COVID-19-Krankheitsverlauf rechnen.
Allerdings ist dies eine individuelle und spezifische Reaktion auf das
Spike-Protein des Virus. In der Regel reagieren hier Männer stärker als Frauen.
Überraschenderweise reagieren Frauen mit MCAS oft nicht heftig auf das
Spike-Protein. Der Grund hierfür könnte sein, dass das Spike-Protein MCAS
direkt auslösen und so auch zu Long Covid-Verläufen führen kann.
Behandlung der Mastzellreaktion bei (Long) Covid und der Impfung
Schwere COVID-19-Krankheitsverläufe, Long Covid und
Impfreaktionen beruhen vor allem auf einer Überreaktion der Mastzellen.
Medikamente gegen die Funktion der Mastzellen oder deren Mediatoren haben sich
bei COVID-19 bereits als hilfreich erwiesen und könnten für die Behandlung von
großem Nutzen sein (Afrin et al., 2020a; Hafezi et al., 2021). Antiallergische
Medikamente (Ketotifen), Antibiotika (Clarithromycin) und besonders
Kortikosteroide (Hydrocortison, Dexamethason) haben sich in Studien als
hochwirksame Mastzellstabilisatoren erwiesen (Kazama, 2020). Dexamethason hat
sich als das zurzeit wohl wirkungsvollste Medikamente bei COVID-19 etabliert,
hat aber leider auch die stärksten Nebenwirkungen.
Auch die Impfreaktionen beruhen ebenso wie Long Covid oft auf
einem Mastzellaktivierungssyndrom. Wer mit starken Nebenwirkungen auf eine
Impfung reagiert, hätte im Falle einer Erkrankung mit COVID-19 vermutlich einen
sehr schweren Krankheitsverlauf erlitten. Mit den richtigen Maßnahmen können
die Mastzellen in Schach gehalten und die Impfnebenwirkungen sowie Long
Covid-Symptome deutlich reduziert werden. Die im nächsten Abschnitt
aufgezählten Pflanzenstoffe, Vitamine und Mineralstoffe können erhebliche Besserung
verschaffen, insbesondere bei schweren COVID-19-Verläufen kommen weitere
Medikamente hinzu.
(Natürliche) Mittel zur Stabilisierung von Mastzellen bei (Long)
Covid und der Impfung
Mastzellstabilisierend und somit anti-histamin:
Vitamine D3 und K2
Quercetin(-Phospholipid)
Vitamin C
Antientzündlich:
Boswellia
Curcumin
Dexamethason (nur auf ärztliche Anweisung und in einem späteren
Stadium bei schweren COVID-19-Fällen)
Antihistaminika:
Desloratadin, Famotidin, Cetirizin, Cinnarizin (Insbesondere vor
der zweiten Impfung mit einem mRNA-Impfstoff sind Desloratadin/Cetirizin,
Famotidin und Cinnarizin sinnvoll, weil sie die Impfreaktion abmildern.)
Im ausführlichen Artikel inkl. Literaturangaben finden Sie
detailliert alles zur Behandlung der Mastzellreaktionen bei (Long) Covid und
der Impfung sowie zu Medikamenten für die Behandlung der MCAS. Den
ausführlichen Artikel finden Sie auf www.drjacobsinstitut.de
Text / Abbildung: Dr. Jacobs Institut - news aktuell